L’influenza spagnola: tra storia e scienza
A ridosso della fine della Prima guerra mondiale, il mondo si trova di fronte ad un’altra emergenza ovvero quella dell’influenza spagnola. Ma come si è sviluppata?
Contesto storico prima dell’influenza spagnola: la Grande Guerra
Dal 1914 al 1918 le principali potenze mondiali sono impegnate in una sanguinosa guerra, che provoca numerosi morti e che vede l’utilizzo di nuove armi di distruzione, tanto da essere chiamata la Grande Guerra.
Il forte nazionalismo e le tensioni di fine ‘800 rappresentano la causa principale dello scoppio di essa; l’assassinio di Francesco Ferdinando a Sarajevo è la goccia che fa traboccare il vaso. Due schieramenti contrapposti: la Triplice Alleanza (costituitasi nel 1882 e composta da Impero tedesco, Impero austro-ungarico e Regno d’Italia) e la Triplice Intesa (nata nel 1907 dall’unione di Impero britannico, Francia e Impero russo).
Cambia il modo di combattere: essa è una guerra di posizione. I soldati, infatti, vivono in delle buche scavate nel terreno chiamate trincee, da dove escono solo in caso di assalto al nemico.
Si combatte su due fronti: quello occidentale tra Francia e Germania e quello orientale tra Impero Russo e Imperi centrali; inoltre, un altro fronte si sviluppa in Italia sul fiume Isonzo.
Dopo sanguinose battaglie, la guerra termina nel novembre 1918, portando con sé nuovi equilibri geopolitici: la fine degli Imperi centrali e di quello ottomano e la nascita di nuovi stati.
Termina la guerra ma arriva una pandemia: l’influenza spagnola
Il primo caso di influenza spagnola si verifica negli Stati Uniti, precisamente nel marzo del 1918: nell’accampamento militare di Camp Funston, un soldato presenta dei sintomi influenzali: in poco tempo la malattia si diffonde tra i commilitoni. L’esercito statunitense, arrivando in Europa, porta con sé l’influenza, dando inizio alla pandemia che ha sconvolto il mondo per due anni, uccidendo 50 milioni di persone. Ad oggi si pensa anche che il virus possa essere nato in Cina, ma le origini rimangono insicure.
L’ origine del nome
Perché questa influenza viene chiamata così? Per il semplice fatto che il Paese a darne notizia è proprio la Spagna, che non ha partecipato alla guerra in quanto neutrale; di conseguenza la stampa non era sottoposta a censura, come invece accadeva nei paesi belligeranti.
I sintomi e le ondate dell’influenza spagnola
L’influenza spagnola si diffonde, come specificato poc’anzi, a partire dalla primavera del 1918. La prima ondata si verifica a ridosso degli ultimi della Grande Guerra. I sintomi iniziali erano tosse, mal di gola, febbre e dolori al corpo; in casi meno gravi si guariva in pochi giorni ma per la maggior parte delle persone contagiate non è stato così: la malattia peggiorava arrivando a manifestare una violenta polmonite, in cui i polmoni si riempivano di sangue, provocandone la fuoriuscita dal naso o dal vomito; successivamente, sopraggiungeva la morte per soffocamento.
Nell’autunno del 1918, la malattia torna a colpire ma in forma più violenta, a causa di una variazione. Il tasso di mortalità tra le persone giovani è molto alto. L’influenza spagnola si diffonde così velocemente da portare i servizi sanitari al collasso. Anche le imprese funebri hanno difficoltà per cui si ricorre anche all’utilizzo delle fosse comuni.
La terza ondata, meno violenta, si registra tra la fine del 1918 e l’inizio del 1919.
L’influenza spagnola: la spiegazione scientifica
Il virus responsabile dell’Influenza spagnola appartiene alla famiglia Orthomyxoviridae, a cui appartengono tre generi di virus influenzali: l’influenza di tipo A, B e C. Il primo isolamento avvenne nel 1933 e fu attribuito al ceppo dell’influenza A, mentre nel 1940 venne isolato un secondo virus influenzale, antigenicamente differente dal primo che fu chiamato virus influenzale B. Il terzo genere, l’influenza C, ha un ruolo epidemiologico minore e una rilevanza clinica molto modesta.
Il virus influenzale A è l’agente eziologico dell’influenza epidemica, come quella dell’epidemia di Spagnola che si diffuse nel 1918 nel continente europeo.
La morfologia del virus influenzale
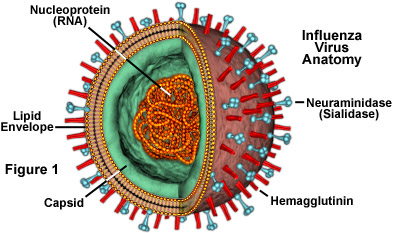
Tutti i virus influenzali hanno una forma sferica e contengono come genoma un singolo filamento di RNA. Il nucleocapside consiste in una doppia elica formata dalla nucleoproteina (antigene S) e dal genoma a RNA. Sono presenti tre polimerasi (PB1, PB2 e PA), enzimi essenziali per il processo di trascrizione e sintesi dell’RNA virale, mentre delle due proteine non strutturali (NS1 e NS2) non è stata ancora identificata la funzione.
Dal momento che il virus influenzale è un virus rivestito, il nucleocapside è circondato da un involucro pericapsidico costituito da lipidi derivanti dalla membrana della cellula infettata durante il processo di maturazione del virus.
L’involucro è ricoperto internamente dalle proteine M1 e M2, le quali intervengono nel processo di assemblaggio del virus e ne stabilizzano la componente lipidica. All’esterno si proiettano alcune proteine glicosilate specifiche del virus influenzale, l’emoagglutinina e la neuraminidasi.
Le proteine glicosilate H-N
- L’emoagglutinina (antigene H) ha una forma a bastoncello ed è costituita da una sequenza di tre polipeptidi. Questa proteina consente ai virus influenzali di aderire all’epitelio ciliato delle vie respiratorie e di penetrarvi durante la prima fase dell’infezione. Infatti l’emoagglutinina riesce a legarsi ai recettori mucoproteici delle cellule respiratorie e in seguito a permettere la fusione della membrana virale con quella della cellula ospite.
- La neuraminidasi (antigene N) è invece una proteina allungata nell’estremità terminale ed è costituita da un tetramero di polipeptidi. Questa proteina scinde l’acido sialico dalle mucine presenti nelle vie respiratorie, eliminando così un fattore che interferisce con l’adesione del virus alla superficie delle cellule epiteliali. In secondo luogo la neuraminidasi ha un ruolo nella liberazione dei virioni maturi dalla cellula infettata e nel prevenire la loro aggregazione.
La ricombinazione virale
Il genoma del virus influenzale A è frammentato in 8 segmenti ed è per questo motivo che risultano facilitati i fenomeni di ricombinazione, che possono avvenire in due modalità:
- Drift antigenico ovvero delle mutazioni puntiformi nel gene dell’emoagglutinina che formano una variante in parte già conosciuta dal nostro sistema immunitario, causando le epidemie stagionali prevenibili grazie ai vaccini antinfluenzali.
- Shift antigenico ovvero un riassortimento genetico tra il virus animale e il virus umano oppure una trasmissione diretta da animali all’uomo (salto di specie) che cambia completamente l’emoagglutinina. Il virus è quindi completamente sconosciuto al sistema immunitario e tutti sono suscettibili di infettarsi. È questo il meccanismo responsabile delle pandemie, come l’influenza spagnola del 1918.
Le variazioni antigeniche
Per quanto concerne il virus influenzale di genere A, il genere a cui appartiene l’influenza spagnola, sono note 3 varianti antigeniche maggiori dell’emoagglutinina (H1, H2, H3) e 2 della neuraminidasi (N1, N2) le quali, quando vengono variamente associate, danno origine ai diversi sottotipi.
Il virus responsabile dell’epidemia di Spagnola è il H1N1. Le principali variazioni degli antigeni H e N, che hanno determinato la comparsa dei sottotipi, si sono approssimativamente verificate ogni dieci anni. Alla diffusione di ogni nuovo sottotipo è seguita una pandemia influenzale, in quanto il patrimonio di anticorpi precedentemente sviluppato risultava inefficace. Invece modificazioni di minore entità avvengono ogni 2-5 anni e creano nuovi ceppi all’interno dello stesso sottotipo. I ceppi nuovi in questo caso provocano epidemie più limitate, poiché il patrimonio anticorpale preesistente risulta parzialmente valido.
I serbatoi animali nella trasmissione virale
Alcune osservazioni inducono a pensare che le principali modificazioni del virus influenzale A si verifichino in serbatoi animali. È infatti questo il caso della grande pandemia del 1918-19, l’influenza spagnola, la quale era associata a un’epidemia di influenza suina negli Stati Uniti.
Numerosi animali come i cavalli e i volatili sono in grado di veicolare specifici virus influenzali, molto spesso assai vicini ai virus umani; un virus isolato dal maiale è risultato identico a un ceppo umano. È ipotizzabile, pertanto, che le variazioni antigeniche del virus influenzale umano di genere A siano la risultante di interazioni genetiche tra ceppi umani e animali.
La trasmissione e la patogenesi del virus
I virus del ceppo influenzale si trasmettono per inalazione di particelle di aerosol di piccole dimensioni prodotti dalla tosse o dagli starnuti di pazienti già infetti a meno di un metro di distanza. In altri casi la trasmissione può avvenire anche per contatto diretto o tramite superfici e oggetti inanimati.
Per quanto riguarda la patogenesi, l’epitelio ciliato delle prime vie aeree, quali la mucosa dei turbinati, rappresenta la prima sede di attacco del virus e della sua replicazione. Le cellule recettive presentano in superficie strutture mucoproteiche che fungono da recettore per l’enzima neuraminidasi del virus influenzale.
Avvenuta la fissazione del virus alla membrana, esso penetra e compie il suo ciclo replicativo in 4-6 ore. Viene successivamente liberato nel lume del tratto respiratorio a seguito della lisi della cellula ospite. Così potrà penetrare in altre cellule e diffondersi a macchia d’olio.
Per effetto della replicazione virale, ampie zone di epitelio ciliato cadono in necrosi lasciando aree di mucosa che ha perso la sua componente epiteliale, le quali diventano facili sedi di sovra infezioni batteriche. L’infezione si arresta spontaneamente in 2-5 giorni, mentre prontamente subentrano i processi di rigenerazione che portano a ripristinare la mucosa respiratoria allo stadio originario.
Giulia Marianello e Margherita Rugieri per Questione Civile
Sitografia
www.geopop.it
Documentario della serie “1919-1922” di Rai Storia
www.microbiologiaitalia.it
Bibliografia
G. Antonelli, M. Clementi, Principi di microbiologia medica, terza edizione, Ambrosiana, 2017.



